更新日:2021/01/20
大腸がんとは|症状や検査、治療、ステージなど
大腸がん(直腸がん・結腸がん)について、特徴・分類・症状・原因・検診・検査方法・病期(ステージ)・生存率・治療法・再発・転移など様々な観点から解説します。
目次
大腸がん(直腸がん・結腸がん)について、特徴・分類・症状・原因・検診・検査方法・病期(ステージ)・生存率・治療法・再発・転移など様々な観点から解説します。
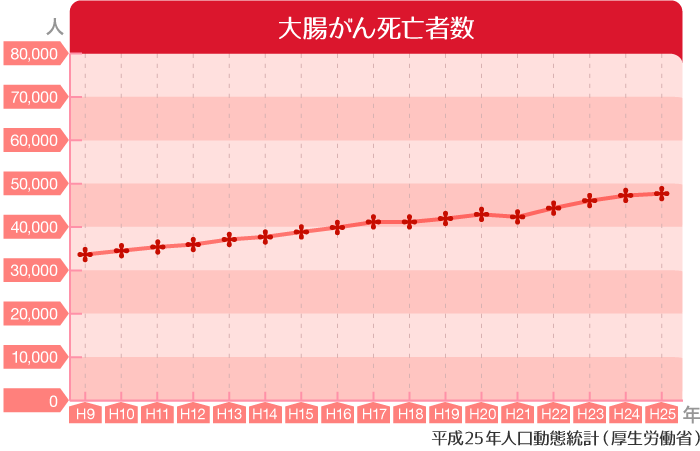
国立がん研究センターがん情報サービス「がん登録・統計」のデータによると、2016年に大腸がんで亡くなった人は、50,099人でした。その内訳は以下のようになります。
● 結腸がん 男性:17,116人
● 結腸がん 女性:17,405人
● 直腸がん 男性:9,910人
● 直腸がん 女性:5,668人
死亡者の順位では、男性は肺がん、胃がんに続いて大腸がんが第3位、女性は大腸がんによる死亡は第1位で、これに肺がん、膵臓がんが続きます。年齢別では、男女ともに60歳代から増加しますが、女性の場合、大腸がんによる死亡者数は85歳以上が半数を占めています。
大腸がんとは
大腸がんは、結腸・直腸・肛門で構成される長さ約2mほどの大腸に発生するがんです。日本人において発症が多い部位は、S状結腸、直腸などであり、大腸がんの全体の7割を占めています。
大腸がんの多くは、大腸内側の粘膜から発生します。大腸粘膜の細胞からポリープ(腺腫)と呼ばれる良性の腫瘍が発生し、その一部ががん化して増大したものです。一部の大腸がんでは、発がん刺激を受けた正常粘膜から、ポリープを経由せずに直接がんが発生する場合もあります。
粘膜の表面から発生した大腸がんは、大腸の壁に侵入して粘膜下層から筋層へと広がり、進行するにつれて、リンパ節や肝臓、肺などのほかの臓器に転移します。粘膜下層でとどまったがんを早期がん、筋層まで広がったがんを進行がんと呼びます。
大腸がんの約96%は「腺がん」に分類され、比較的おとなしい性質のがん(分化度の高いがん)です。がん細胞は分裂を繰り返し、何十億、何百億に増えると、肉眼でも確認できるほどの大きさとなります。
『見た目による分類』(肉眼分類)
大腸がんは、見た目の形によって0~5型に分類されます。
| 0型 (表在型) |
1型 (隆起腫瘤型) |
2型 (潰瘍限局型) |
3型 (潰瘍浸潤型) |
4型 (びまん浸潤型) |
5型 (分類不能) |
|---|---|---|---|---|---|
 |
 |
 |
 |
 |
 |
1型「隆起腫瘤型」:腫瘍の全体が塊状となり、大腸の内側に飛び出しているがん
2型「潰瘍限局型」:腫瘍の中央が陥凹しており、周囲の組織とがん細胞の境界がはっきりしているがん
3型「潰瘍浸潤型」:2型よりも形状が崩れていて、正常な粘膜との境界がはっきりしない部分もあるがん
4型「びまん浸潤型」:3型よりもがんが周囲に広がり境界がわからないがん(スキルス型ともいわれます)
5型「分類不能」
大腸がんの症状
大腸がんは早期の場合、初期症状がほとんど見られないのが特徴です。例えば、小さなポリープだけの状態では、自覚症状はありません。この場合は、症状によってがんが見つけられたというよりも、たまたま受けた大腸の検査で大腸がんに移行する可能性があるポリープが見つかる、あるいは初期のがんが発見される、という経緯で見つかることがほとんどです。
また、肛門付近にポリープが出来た場合は、血液の混じったような便や、粘膜のようなものが付着した便が出ることがあります。
親子や兄弟など血縁者の中に大腸ポリープまたは大腸がんの人がいる場合には、定期的に検査を受けることが推奨されています。
どの部位にがんが発生した場合でも共通して見られる症状は、腹痛、腹部膨満感(お腹が張っている)、おう吐、腸閉塞(便やガスが肛門までたどり着かず、腸管内に溜まり続けること)などです。特に排便異常(便が出にくい、下痢と便秘を繰り返す、下痢便しか出ないなど)や腹痛、下血などの自覚症状がみられる場合は、進行大腸がんであることが多くなります。
大腸がんになり、自覚症状が現れるころには、大腸がんはすでに進行している状態にあるといえます。しかし、初期症状がみられない早期の大腸がんは、性質も比較的に大人しく治る可能性が高いがんであるといわれており、適切な治療を早くから受けるためにも血縁者に大腸がんの人がいない場合でも定期的に検査を行うことが大切です。
- 下行結腸、S状結腸、直腸、結腸にがんができた場合
- 腸の左側に位置するこれらの部位にがんが発生した場合、血便(便に血が混じる)、下血(肛門から出血する)、便が通過しにくいことから繰り返す便秘と下痢、便が細くなる、などの症状が見られます。また、腹痛や便だけでなく、ガスもでなくなる腸閉塞とよく似た症状が出現することもあります。
直腸付近にがんができると便が細くなりますが、便を出した後でも残便感(便が残っているような感じ)がみられることがあります。これは、直腸付近にがんの腫瘍があり、脳が腫瘍を便と勘違いしてしまうために起こるとされています。
- 上行結腸、盲腸、横行結腸にがんができた場合
- 腸の右側に位置するこれらの部位にがんが発生した場合、腸が太く便の異常が見られにくいことや、便がそもそもまだ固形化されていないこと、出血してもすぐに排便として出てこないことから、分かりやすい自覚症状がありません。しかし、出血が続くことで貧血となったり腫瘤(しこり)に触れるなどの症状が見られます。また、がんにより腸の内腔が狭まっているため無理に排便をしようとすると腹痛が起こったり、お腹の張りが見られたりします。食欲低下や体重の減少、全身の倦怠感がみられることもあります。
大腸がんの末期に出やすい症状
大腸がん末期になると、がん性疼痛や消化管症状(食欲不振、吐き気、おう吐、便秘や下痢など)栄養状態の悪化や消耗による体重減少(るい痩=やせ)などがみられます。多臓器への転移では下記のようなさまざまな症状が考えられます
● 肝臓:肝機能障害や黄疸
● 肺:呼吸苦など
● 骨:骨の痛みや骨折
これら症状に対しては緩和療法などが必要になります。
大腸がんの原因
大腸がんの原因には、食生活が密接に関係しているといわれています。大腸がんのリスクを高める食物としては、動物性の高脂肪・高たんぱくに偏った食事、繊維食の不足などがありますが、直腸がんではビールがハイリスクであるという報告もあります。また、肥満も大腸がんの原因に関わるものとされています。さらに大腸がんによる死亡者数はここ20年で1.5倍にも増加しており、その理由として欧米化した食生活が挙げられます。
他にも大腸がんの原因の一つには遺伝も関連があるといわれており、遺伝子異常があると50歳より若年で発症し、右側の腸にがんが発病する「リンチ症候群」、大腸に複数の線種ができ40歳までに半数の患者が大腸がんを発症する「家族性大腸線種症」があります。
[bnr_middle.php]
大腸がんの予防
大腸がんの予防は、生活習慣、特に食生活を見直すことが効果的です。具体的には、大腸がんの発症リスクを低下させる穀物、豆類の繊維食、チーズ、牛乳、魚類の良質の蛋白質をバランスよくとることが推奨されています。また、果物、野菜、海藻、こんにゃくは、水に溶ける作用がある水溶性食物繊維が豊富で、さらに保水性もあるため、大腸の粘膜を保護する働きがあります。これらの食事を、調理法に工夫しながらバランスよく取り入れていくことがポイントです。
また、ビタミンCやビタミンEは、発がん物質がつくられるのを阻止する働きがあるといわれているため、積極的にとりたい栄養素です。さらに、適度に運動をして肥満を防止する、老廃物である便を腸内に長く停滞させないよう規則正しい排便習慣をつけることも、大腸がん予防につながる生活習慣であるといえます。
また、家族の中に大腸がんの人がいる、大腸の疾患にかかったことがある、40歳以上である、腹痛や血便などの症状がみられるという場合には、早期かつ定期的に検査を受け、早期発見に心がけることが推奨されます。
大腸がん検診とその費用
大腸がん検診は、男性女性ともに、40歳を過ぎたら毎年受けることが推奨されています。大腸がんは、ある程度進行するまで目立った自覚症状が現れにくいため、早期発見・早期治療のためには、年に1回の検診を受けましょう。
大腸がん検診はまず、便に血液(便鮮血)が含まれているかどうかをチェックします。方法としては、大腸がん検診を申し込んだ後、自宅で2回の便から必要な分を採り(専用の綿棒があります)、専用の容器に入れて提出します。
大腸の中にがんやポリープがあると、便が移動するときにこすれて出血します。わずかな出血の場合は目には見えませんが、検査によりごくわずかな出血でもみつけることができます。2回採取するのは、わずかな出血が付着している部分の便を、上手く取れないことも考慮されているためです。
大腸がんは、進行すると様々な症状が見られるようになりますが、ごく早期のうちに適切な治療を受ければ、完治が望めるがんです。ごく小さながんであれば、内視鏡(大腸ファイバー)で切除することもできます。早期発見・早期治療のためにも、毎年の健康診断と一緒に、大腸がん検診も受けておきましょう。
<大腸がん検診の費用>
大腸がん検診は、お住まいの自治体や、加入している健康保険組合などからの助成があり、住民検診や職場での健康診断の際に、他の健診と一緒に受けることができます。その他、人間ドッグなどでは自費で受けることも可能です。
費用については、自治体などからの助成がある場合、1回あたり無料~1,000円程度のところが多いようです。
大腸がんの検査と診断
大腸がんが疑われると、がんのある部位や広がりを調べるために、直腸指診や直腸造影検査、内視鏡検査、CTやMRIなどを行います。
- 直腸指診
- 指をお尻から直腸内に入れて、しこりや異常の有無を指の感触で調べます。
- 直腸造影検査
- 検査の前日に検査食を食べて腸内をきれいにしてから、お尻からバリウムと空気を注入し、X線写真を撮ります。
この検査でがんの正確な位置や大きさ、腸の狭さの程度などがわかります。
- 大腸内視鏡検査
- 腸内をきれいにしてから、先端にライトとカメラレンズ(ビデオスコープ)のついた内視鏡をお尻から挿入して、直腸から盲腸までの全大腸を詳細に調べる。ポリープなどの異常(病変)がみられた場合は一部組織を採取して(生検)悪性か良性かを鑑別したり(病理検査)、内視鏡で根治可能な早期がんと手術が必要な病変との判別を行う。最近では、一部の医療施設では病変の表面構造を最大で100倍まで拡大して観察できる拡大内視鏡を用いて、より精密な検査も行われるようになってきています。
- 大腸内視鏡検査は通常、20分程度で終わり、多くの場合、大きな苦痛はないです。しかし、開腹手術後などで腸が癒着している方や、腸の長い方などは苦痛を伴ったり、検査に長い時間を要することがあります。その場合は、鎮静・鎮痛剤を使用することがあります。
- 腫瘍マーカー(血液検査)
- 腫瘍マーカーとは、体のどこにがんが潜んでいると異常値を示す血液検査の項目のことで、がんの種類に応じて多くの種類があります。転移・再発の評価指標として、また治療の効果判定などのためにも用いられています。大腸がんではCEAとCA19-9と呼ばれるマーカーが一般的です。しかしこれらの腫瘍マーカーで大腸がんを早期に発見することはできず、進行大腸がんでも異常値が認められない場合もあります。腫瘍マーカーは定期的に測定して判断することが必要です。 腫瘍マーカーについてもっと詳しく見る
- 超音波(エコー)検査
- 大腸がんと周囲の臓器の位置関係、がんの転移の有無を調べます。
- CT、MRI検査
- CTは、Ⅹ線を使って体の内部(横断面)を描き出し、治療前に転移や周辺の臓器へのがんの広がりを調べます。MRIは磁気を使用します。CTで造影剤を使用する場合、アレルギーが起こることがあります。ヨードアレルギーの経験のある人は医師に申し出る必要があります。
- PET
- 放射性ブドウ糖液を注射し、その取り込みの分布を撮影することで、全身のがん細胞を検出する検査します。超音波検査、CT、MRIや病理検査で診断が難しい場合、腫瘍マーカーなどの異常から転移や再発が疑われる場合などには、PETで検査することもあります。 PET-CT検査についてもっと詳しく見る
大腸がんの進行度分類(ステージ)と5年生存率
大腸がんの病期(ステージ)
病期とは、がんの進行の程度を示す言葉で、英語をそのまま用いてステージともいいます。説明などでは、「ステージ」という言葉が使われることが多いです。病期には、ローマ数字が使われ、大腸がんでは、0期、Ⅰ期、Ⅱ期、Ⅲ期、Ⅳ期に分類されています。病期は、がんの大きさではなく大腸の壁の中にがんがどの程度深く入りこんでいるか(深達度)、周辺組織への広がり(浸潤)の程度、およびリンパ節への転移や肝臓・肺などの遠隔臓器への転移の有無によって決まります。病期により治療方法が決まっています。
大腸癌取扱い規約(第8版)による進行度分類(ステージ)
大腸癌取扱い規約によるステージ分類は、がんの浸潤の度合い=壁深達度(T:がんの深さ)とリンパ節転移(N)、遠隔転移(M)の程度で決まり、これら3要素を組み合わせて0、I、II、IIIa、IIIb、IVの6段階に分類されます。
| M0 | M1 | |||
|---|---|---|---|---|
| N0 | N1 | N2/N3 | Any N | |
| Tis | 0 | – | – | – |
| T1a・T1b | Ⅰ | Ⅲa | Ⅲb | Ⅳ |
| T2 | ||||
| T3 | Ⅱ | |||
| T4a | ||||
| T4b | ||||
| Tis | がんが粘膜内にとどまり、粘膜下層に及んでいない |
|---|---|
| T1a | がんが粘膜下層までにとどまり、浸潤距離が1000μm未満である |
| T1b | がんが粘膜下層までにとどまり、浸潤距離が1000μm以上である |
| T2 | がんが固有筋層まで浸潤し、これを越えていない |
| T3 | がんが固有筋層を越えて浸潤している |
| T4a | がんが漿膜表面に露出している |
| T4a | がんが直接他臓器に浸潤している |
| N0 | リンパ節転移を認めない |
|---|---|
| N1 | 腸管傍リンパ節と中間リンパ節の転移総数が3個以下 |
| N2 | 腸管傍リンパ節と中間リンパ節の転移総数が4個以上 |
| N3 | 主リンパ節に転移を認める 下部直腸がんでは側方リンパ節に転移を認める |
| M0 | 遠隔転移を認めない |
|---|---|
| M1 | 遠隔転移を認める |
生存率
大腸がんの生存率は臨床病期によって異なります。まず全病期を併せた生存率を2006年から2008年のデータで見てみると、1年生存率が92.7%、2年生存率が86.2%、3年生存率が81.3%、4年生存率が78.3%、5年生存率が76.3%となります。(以上、全がん協加盟施設の生存率共同調査全がん協生存率より集計 ※対象データは診断年2005~2008年)。

次に大腸がんの病期ごとに見てみると、病期Ⅰ期から病期Ⅳ期にかけて、生存率は徐々に低下します。

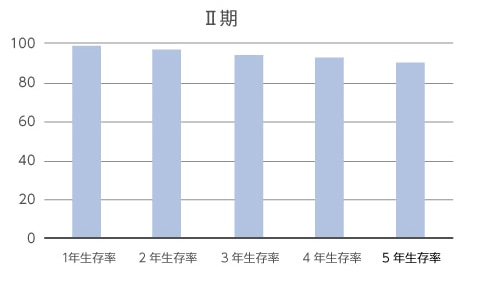

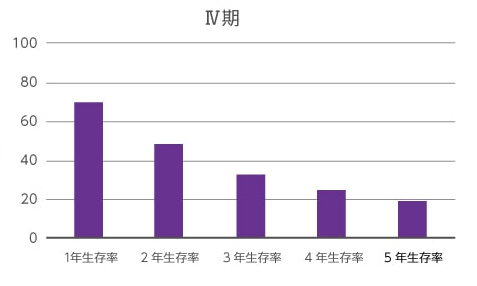
病期がⅠ期の場合、1~2年の生存率は100%といわれており、5年後も98.9%の生存率というデータがあります。しかし病期Ⅳ期になると、1年生存率は69.9%、2年生存率は46.4%、3年生存率は32.5%、4年生存率は23.9%、5年生存率は19.6%となり、Ⅰ期やⅡ期と比べてその差は歴然としています。大腸がんが発見された時点でステージⅣ期まで進行している場合、2人に1人は「2年も生きることが難しい」という計算となり、5年後まで生存できるのは5人に1人という計算になります。
このデータからも分かるように、病期が早ければ早いほど生存率は高くなります。しかし進行した状態であれば、2年先まで生きていけるかどうか、ということになります。
一方、大腸がんを発症する割合(罹患率)は、50歳代から増加し始め、高齢になるほど高くなります。また、がん患者の中には、がんではない別の病気が直接的な原因となって命を落とすこともあるため、高齢者では生存率が低くなる傾向があります。
大腸がんで亡くなる方の割合(死亡率)に関しては、1990年代半ばまで増加し、その後は少しずつ減少傾向ではありますが、2014年のデータによると女性のがんによる死亡原因の1位、男性では3位が大腸がんとなっています。男女とも、罹患率に対する死亡率は約半分となるため、大腸がんの生存率は比較的高いといえます。さらに、早期発見、早期治療ができれば、生存率を高く維持することができるがんであります。
直腸がん
直腸がんとは
直腸がんとは、大腸の直腸の部分にがん細胞が認められることです。一般に大腸がんと言われているのは、この直腸がんと結腸がんの総称です。そして、直腸がんは大腸がんの中の約5分の2を占めます。また、男女比では6:4と若干男性の発生率が高いです。
主な発生の原因は、欧米の食習慣が広まったことによる動物性の脂肪の摂取量増加にあるとされています。発がんの予防に有効なのは、不飽和脂肪酸が多く含まれる魚、食物繊維が多く含まれる野菜や果物、β(ベータ)カロテンを多く含む緑黄色野菜を摂取することです。
症状、発見方法
直腸がんの主な初期症状は、肛門からの出血です。排便までに血液が黒く変色する他の臓器からの出血と比較し、肛門に近い直腸がんの出血の場合は排便の最、比較的血の色が出やすいことが特徴として挙げられます。しかし、痔からの出血と考えることも多いため、見過ごされることも多いです。肛門からの出血が見られた場合は個人で判断をせず、診察を受けることが重要です。
血便の他に、便秘、下痢、便が細くなる、残便感、腹痛、食欲の変化、貧血などの症状が見られる場合も直腸がんが疑われます。そのような場合は速やかに大腸肛門科を受診するのが好ましいです。体の変化にすぐに気付くためにも、日ごろから便の形や色を観察することも重要です。
治療法
前述のとおり、直腸がんは比較的発見しやすいがんです。しかし、治療となると結腸がんと比較して少々困難になることが多いです。直腸の周囲には神経や筋肉、生殖器、尿道があるため、手術後に排尿障害や性機能障害が起こることもあります。
患者の傾向(年齢等)
直腸がんを発症しやすい人の特徴として、親族に直腸がんを発症したことのある人、40歳以上である、結腸直腸がん発症したことがある、直腸もしくは結腸のポリープを発症したことがある、子宮内膜、卵巣、乳がんを発症したことがある人が挙げられます。
大腸がんの治療法
大腸がんの治療は早期がんと、進行がんで異なりますが、早期がんの場合は手術でお腹をあけることなく内視鏡を使った内視鏡的粘膜切除術や内視鏡的粘膜下層剥離術などの内視鏡治療が行われることもあります。内視鏡治療や腹腔鏡下手術の場合では、大腸の機能は大きく損なわれることはないため、比較的早めに体力は回復します。
手術(外科療法)
がん病巣を手術で除去する療法で、原発巣だけでなく、他の部位に転移した転移巣も取り除きます。がんそのものを外科手術で除去する局所療法です。がんの治療法として最も基本的な治療法です。
大腸がんは特に、がんの出来ている部位によって、手術の方法(切除の範囲)が異なります。
<結腸がん>
結腸がんであった場合、術後に機能障害を残すことが少ないため、十分な長さ(がんの両端から10cmほど長め)で腸管を切除し、とリンパ節郭清を行います。盲腸や上行結腸にがんがある場合には結腸右半切除術(右半分の結腸をすべて切除)、下降結腸にがんがある場合には結腸左半切除術(結腸の左側をすべて切除)、S状結腸がんの場合にはS状結腸切除術となります。
<直腸がん>
一方、直腸がんの場合には直腸切除術と直腸切断術、直腸局所切除術の3種類があります。
直腸切除術とは、自然肛門を温存する術式で約8割の直腸がんに対して行われる術式です。この場合、広範囲でリンパ節を切除してしまうと、術後に排尿機能障害を併発することがあります。そのため、最近ではリンパ節の切除範囲を縮小、神経を温存しながらリンパ節郭清を行う「神経温存術式」といった方法で、手術が行われるようになっています。
直腸切断術とは、下部直腸がんや肛門間にまでがんが進行している際に行われる術式で、直腸がんの約2割に対して行われています。直腸を全て切断し、肛門部を縫合して閉鎖した上で、人工の増設が行われます。
直腸局所切除術とは、早期の直腸がんで選択される術式です。肛門付近にがんがある場合、経肛門的(直視下あるいは内視鏡下)にがんのある部分の腸管だけを切除します。それよりも奥にがんがあるときは、経仙骨的切除(または経括約筋的切除)を行いますが、この場合はうつぶせの状態でお尻側から切開することになります。
<手術に伴う合併症>
お腹を開ける開腹手術では、縫い合わせた腸管同士がうまく繋がらず、腸の内容物が漏れて炎症が起こり、痛みや発熱などが出ることがあります。またお腹にできた傷に細菌などによる感染がおこる創感染、手術後に腸の動きが悪くなり便やガスが出にくくなることから腸閉塞を起こすなどといった手術に伴う合併症などが起こる可能性もあります。
手術(外科療法)についてもっと詳しく見る
腹腔鏡下手術
がん病巣を除去する療法のうち、腹腔鏡下手術※1を行うことがあります。腹腔鏡下手術は、開腹手術と同様、全身麻酔下で行います。腹腔内を炭酸ガスで膨らませて、5~10mm程度の小さな穴を4~5か所開け、専用の高性能カメラ(腹腔鏡)や手術操作に使用する器具を挿入して行います。
従来の手術(開腹手術)では20㎝ほどお腹を切る必要がありますが、腹腔鏡手術の場合、切開する創が小さい、術後の痛みが少ない、早めに食事が摂れるようになる、入院期間が短くて済むため社会復帰が早い、などの特徴があります。
腹腔鏡下手術の適応になるのは、次のような場合です。
● 早期がん
● 進行がんの中でも
》 漿膜下層までにとどまっている結腸がん
》 固有筋層までに留まる直腸がんです。
但し、がんそのものが大きくなった場合(骨盤腔内を占めているような直腸がんなど)、過去に開腹手術を受けたことがある場合、心臓や肺などの合併症がある場合は、適応にならないことが多くなります。また、現在のガイドラインでは、病状だけではなく術者の経験や技量を考慮したうえで、適応かどうかを決めるべきと記載されています。適応になるかどうかは、主治医とよく相談しましょう。
※1 腹腔鏡下手術:腹腔(おなかの壁と、臓器の間の空間)を観察する専用のカメラのこと。腹腔内を炭酸ガスで膨らませて、腹腔内を観察しながら手術を行うことを腹腔鏡下手術といいます。
内視鏡による治療
内視鏡とは、先端に小型カメラがついた細長い管状の機械であり、肛門から挿入して大腸の中を観察できます。画面を見ながら大腸の中を進み、ポリープなどが見つかれば、手元で手術器具を操作して治療することができます。
開腹手術に比べて侵襲(切る部位)が小さい、切除されるときの痛みがない、身体への負担が軽い、入院期間が短期間で済むなどのメリットがあります。一方で、出血、穿孔(組織が破れてしまうこと)のリスクもあり、手術中に急遽外科手術に切り替わる場合もあります。
内視鏡を用いた治療は早期がんに分類されるステージ0(がんが大腸の壁の内側にある粘膜にとどまっている場合)、ステージ1(粘膜下層まで入り込んでいても浅いところにとどまっている場合)が対象となります。しかし、過去に開腹手術をしたという場合や心臓、肺などに合併症のある場合には適応とならないこともあります。
腫瘍の大きさや形によって治療方法は異なります。
- ポリペクトミー
- キノコのように隆起している病変に対する治療をポリペクトミーと言い、スネアと呼ばれる金属の輪で根元を縛り、電流を流して切除するという方法で行います。この治療法は、外来での手術が可能で合併症である出血や穿孔を起こす可能性が低いとされています。

- 内視鏡的粘膜切除術(EMR)
- 平らな形をした2cm未満の腫瘍に対して行われる治療法です。内視鏡の先端から出る注射針から腫瘍のウラ側に生理食塩水などを注入して腫瘤を盛り上げ、後にポリペクトミーと同様の方法で切除を行います。この治療法は入院治療が必要になる場合もあります。

- 内視鏡的粘膜下層剥離術
- 腫瘍の下に薬液を注入し、腫瘤を電気メスで薄くはぎ取る方法です。ポリペクトミーやEMRではぎとることが難しい、2cm以上、5cm未満の大きいサイズの腫瘍も切除することができます。
この大きさの腫瘍を一度に切り取った場合は、保険適応となります。この治療では数日間の入院が必要になる場合があります。他の内視鏡治療よりも熟練した医師の手技が必要となる手術で治療時間もやや長くなること、出血や穿孔などの合併症を起こす可能性もあります。
抗がん剤(化学療法)
化学物質(抗がん剤)を利用してがん細胞の増殖を抑え、がん細胞を破壊する治療法です。全身のがん細胞を攻撃・破壊し、体のどこにがん細胞があっても攻撃することができる全身療法です。
大腸癌の化学療法の基本となる薬は,5フルオロウラシル(5-FU:ファイブ・エフ・ユー)です。
大腸がんの化学療法には積極的な治療に用いる方法と、手術後に補助的に行う化学療法、手術が適応とならないケースに対するがんの縮小と延命目的で行う化学療法などがあります。
化学療法における薬剤の投与方法には、内服による投与方法と、点滴や注射による投与方法があります。例えば、術後補助化学療法として化学療法を行う場合、再発リスクの高い一部のステージIIやステージIIIの場合には、再発の防止を目的として約6か月間の経口に投与にて抗がん剤を投与するケースがありますが、多くのケースでは点滴あるいは注射にて抗がん剤を投与します。
最近では「分子標的製剤」といわれるタイプの抗がん剤も登場しています。これは、単独使用または他の抗がん剤と組み合わせる方法で、化学療法を行います。
抗がん剤(化学療法)についてもっと詳しく見る
放射線療法
腫瘍の成長を遅らせるために、あるいは縮小させるために放射線を使用する治療法です。がんに侵された臓器の機能と形態の温存が出来ます。また、がんの局所療法であるため、全身的な影響が少なく、高齢者にも適応できる患者にやさしいがん治療法です。
<補助的放射線治療>
肛門に近い直腸がんに対して、骨盤内の再発予防や、人工肛門を避けるための肛門温存を目的として行う治療法です。手術前にがんの大きさを縮小することにより、手術後の再発率を低くすることが期待できます。手術のみの治療法では人工肛門が必要になっていたケースでも、手術前にがんを小さくすることで、肛門を温存できる可能性が高くなります。
照射時期には、手術前、手術中、手術後の3パターンがあります。病状によっては、化学療法と一緒に行う場合もあります。
<緩和的放射線治療>
切除が難しいがんに対して行うことがある治療法です。骨盤内の腫瘍による痛みや出血、骨転移による痛み、脳転移による神経症状など、さまざまな症状の緩和が、期待できます。
<副作用>
放射線治療にも副作用はあります。これは、放射線が照射される部位を中心に起こり、その程度には個人差があります。副作用が強い場合は、症状を和らげる治療も行います。
放射線療法についてもっと詳しく見る
免疫療法
上記の三大治療法に加えて、免疫療法は近年「第4の治療法」として期待されています。免疫療法は研究が進められていますが、有効性が認められた免疫療法は免疫チェックポイント阻害剤などの一部に限られています。自由診療で行われている免疫療法には効果が証明されていない免疫療法もありますので、慎重に確認する必要があります。
免疫療法についてもっと詳しく見る
大腸がんの再発・転移
再発
再発とは、手術や化学療法などの治療を終えて時間が経過した後に、再び大腸にがんが見つかることをいいます。手術によりがんを切除したとしても、微細ながん細胞が残留している可能性があるため、再発することがあります。
大腸がんが再発する割合はステージによって異なります。大腸癌研究会のデータによると、ステージIでは4%、ステージIIでは13%、ステージIIIでは30%であり、再発した患者の約80%は、手術から2年以内に再発が認められます。そのため、手術後5年間は再発のリスクがあることを念頭に置き、検査を継続する必要があります。
転移
がんはリンパ節の流れによって転移する場合(リンパ行性転移)と、血管の流れによって転移する場合(血行性転移)があります。そのため、大腸から離れた臓器である、肺や肝臓、脳や骨に転移する可能性があります。
手術した時点では見つからなくても転移しているというケースもあります。がんが再発、転移している場合は、がんそのものへの治療に加え、がんによる痛みなどの症状を和らげるという治療(緩和治療)も併行して行うケースがあります。
大腸がんと食事
大腸がんの手術の後は、原則として食事の種類の制限はありません。しかし、食物繊維の多いもの(さつまいも、きのこ、こんにゃく、海藻、ごぼう、たけのこ、山菜など)や、消化しにくいもの(油を多く使う料理や脂肪を多く含む肉、貝類、豆、玄米)は、腸閉塞の原因となることがあります。
そのため、腸の機能が安定してくる術後1~3か月までは、これらを含む食事を控えた方が良いでしょう。特に術後は水分の吸収も不安定となるため、定期的な水分摂取が推奨されます。
また、アルコールやコーヒー、香辛料を含む料理は、腸への刺激となって排便のバランスを乱してしまうことがあるため、手術直後は控えるようにします。手術後に腸の状態が安定してきてから、様子を見て摂取を再開することが、望ましいとされています。ビールや炭酸飲料はガスを発生させてしまい、腹部膨満感へもつながってしまうため、このような嗜好品の摂取には注意が必要です。
一度に多く食べ過ぎてしまうと、下痢や腸閉塞の原因にもなりますので、数回に分け、まずは腹8分目から、少しずつ量を増やすと良いでしょう。食事は規則正しく、ゆっくりとよく噛んで食べるようにし、野菜を多めに摂るようにします。ただし、繊維質の量や脂分などに注意し、バランスの良い食事を心がけましょう。
腹部膨満感や便秘といった症状が見られたときには、特に食生活を見直す必要があります。食生活を見直しても改善しないという場合には、主治医へ相談するようにしましょう。
参考文献
大腸がん研究会
http://jsccr.jp/forcitizen/comment02.html
同上 患者さんのための大腸癌治療ガイドライン 2014年版 Q&A
http://www.jsccr.jp/forcitizen/comment03.html#cp06
同上 患者さんのための大腸癌治療ガイドライン 2014年版
http://jsccr.jp/forcitizen/comment02.html
国立がん研究センター がん情報センター
http://ganjoho.jp/reg_stat/statistics/stat/summary.html
同上 大腸がん 治療
https://ganjoho.jp/public/cancer/colon/treatment.html
同上 手術後の食事(胃、大腸)
https://ganjoho.jp/public/support/dietarylife/postoperative.html
同上 最新がん統計
https://ganjoho.jp/reg_stat/statistics/stat/summary.html
OLYMPAS 大腸がんの治療と予防
http://www.onaka-kenko.com/various-illnesses/large-intestine/large-intestine-cancer/03.html
同上 病気・がん 大腸がん(直腸がん・結腸がん)の開設と症状
http://www.onaka-kenko.com/various-illnesses/large-intestine/large-intestine-cancer/01.html
日本医師会 大腸がんの原因
https://www.med.or.jp/forest/gankenshin/type/largeintestine/cause/
日本消化器病学会ガイドライン 大腸ポリープガイドQ&A
http://www.jsge.or.jp/guideline/disease/cp.html
独立行政法人 国立病院機構 大阪医療センター
http://www.onh.go.jp/seisaku/cancer/kakusyu/daityog.html
徳洲会グループ 消化器外科の病気 大腸がん
https://www.tokushukai.or.jp/treatment/digestive_surgery/daicho_gan.php
愛知県がんセンタ―中央病院 がんの知識 大腸がん
https://www.pref.aichi.jp/cancer-center/hosp/12knowledge/iroirona_gan/03daicho.html
がん研究有明病院 大腸がんに対する腹腔鏡下手術
http://www.jfcr.or.jp/hospital/cancer/type/colon/004.html
同上 がんに関する情報 がん治療と食事
http://www.jfcr.or.jp/hospital/cancer/meal/index.html
同上 進行した直腸がんに対する最新の集学的治療と手術
http://www.jfcr.or.jp/hospital/cancer/type/colon/002.html
近畿大学医学部 外科学教室 大腸がん
http://www.kindai-geka.jp/general/intestine/intestinetreat.html
富山逓信病院 胃がんの内視鏡治療(EMR・ESD)
http://www.hospital.japanpost.jp/toyama/outpatient/examination/emresd.html
日本癌治療学会 がん資料ガイドライン 大腸がん
http://jsco-cpg.jp/guideline/13.html
東邦大学医療センター 大森病院 消化器センター外科 大腸癌の抗がん剤治療を受けられる患者さまへ
http://www.lab.toho-u.ac.jp/med/omori/gastro_surgery/coloproctology/anticancer/index.html
治療実績
2013年に厚生労働省行った「DPC導入の影響評価に関する調査」に基いた治療実績の情報になります。
大腸の悪性腫瘍の治療実績についてもっと詳しく見る
■よく検索されるキーワード
大腸がん 症状 大腸がん 初期症状 大腸がん検診 直腸がん症状 直腸がん 手術
































